Medicina tropicale
Le fotografie relative ad ogni articolo si trovano in fondo all'articolo stesso

La malaria
Avevo pubblicato questo articolo per sensibilizzare chi si reca in paesi a rischio-malaria sulla gravità del problema....
THE BIG SIXTH
E’ mezzogiorno ed il sole tropicale fa tremolare la colonna d’aria che sovrasta il letto asciutto del fiume, di fronte al campo (Foto 1). Sull’altra sponda, la schiera di alberi centenari, alti e rigogliosi, pare danzare nei veli di aria calda che salgono, ondeggiando e vibrando, e nessuna forma di vita si muove su quella sorta di forno in cui il greto secco si è trasformato . I waterbucks, che spesso si mostrano sulla bianca striscia di sabbia, diretti alle rade pozze d’acqua, lontane, sul fiume, a quest’ora sostano all’ombra, in attesa che le temperature si normalizzino, ed i leoni, altra frequente apparizione cui gli ospiti del campo sono abituati, ansimano in qualche recesso della foresta a galleria, disperdendo il calore in eccesso, in paziente attesa, anche loro, di uscire nuovamente a caccia.
Paola e Alberto, da poco sposati, siedono all’ombra di un sicomoro, sorseggiando un cool drink, in attesa di essere chiamati per il pranzo, che il cuoco starà sicuramente preparando .
Si tratterà di un leggero spuntino, al fine di non appesantirsi troppo con una laboriosa digestione, dal momento che, nel primo pomeriggio, si uscirà nuovamente per un lungo giro, alla ricerca dei leoni, o di un buon bufalo.
Stamani, Alberto ha tirato un discreto hartebeast e si sta godendo il primo safari vero della sua vita, la sensazione di libertà e di avventura, gli odori ed i suoni di un’Africa di cui ha sognato per tanti anni, e la vicinanza della giovane moglie che, di buon grado, acconsente ad accompagnarlo in questo tipo di vacanza.
Il suo obiettivo importante è, naturalmente, il bufalo, ma il suo cacciatore professionista gli ha riservato una gradita sorpresa, confidandogli di avere una licenza in più per un leone, trofeo non contemplato nel pacchetto di 12 giorni acquistato dal giovane, pacchetto relativamente economico ed alla portata di un avvocato ai suoi primissimi anni di professione. Se sarà fortunato, con un costo aggiuntivo relativamente abbordabile, potrà avere l’ambita occasione di tirare ad un vero leone, con criniera e tutto, e questa prospettiva lo eccita talmente che da qualche giorno non si parla d’altro e Paola, udendo per l’ennesima volta la frase:”Ma ci pensi? Potrò cacciare un leone, praticamente al costo di un safari per bufalo …” rotea comicamente gli occhi, simulando un’esasperazione che in realtà non prova. A dire il vero, anzi, il constatare quanto un uomo adulto conservi, in certe cose, gli entusiasmi ed i capricci del bambino che è stato, la diverte un sacco e le mette anche un po’ di tenerezza addosso.
Il tintinnare allegro del triangolo metallico, percosso dall’apposita bacchetta, segnala che il pranzo è in tavola, e la coppia lascia le sedie pieghevoli in tela e si dirige alla” zona pranzo”, una semplice e rustica tavola di legno, sistemata nel punto più fitto ed ombroso della rivierine forest (Foto 2) , per goderne la frescura nelle ore della canicola, mentre la cena viene servita, di solito, nel Lapa coperto.
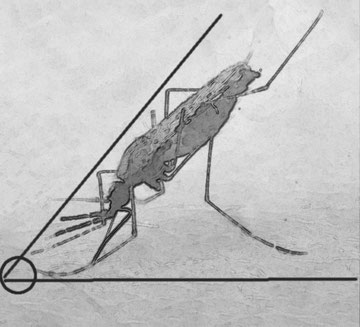
Sulla superficie inferiore di una delle seggiole in legno che circondano la rozza tavola imbandita, l’anopheles dirus femmina è posata, a testa in giù, nell’ombra, immobile.
Le sottilissime e lunghe zampe la ancorano, senza sforzo né difficoltà, alla superficie in legno. L’insetto mantiene il proprio corpo angolato obliquamente rispetto al piano di appoggio (Disegno 3), anziché parallelo ad esso, a differenza di quanto avviene in altre specie di zanzare, come le Aedes e le Culex, insetti vettori di malattie come la Febbre gialla, la Dengue , la Rift Valley fever .
Ma le differenze non si esauriscono qui.
L ‘anofele, una femmina, che necessita di un pasto a base di sangue per poter procreare, dovrebbe essere di abitudini crepuscolari o notturne, a differenza di altre specie di zanzara, tuttavia, in questo caso, trattandosi di una sottospecie legata all’ambiente forestale, che trova nelle piccole raccolte idriche che perdurano nelle biforcazioni dei rami o nei cavi degli alberi l’ambiente ideale per lo sviluppo delle larve, è disposta a nutrirsi anche nelle ore diurne, purchè in zone ombrose, ed è in attesa di qualcuno che gli offra un pasto sostanzioso, che assicuri alle sue uova la sopravvivenza.
Nove giorni fa, l’anofele si è nutrita del sangue dell’abitante di un villaggio vicino, un bambino (Foto 4), portatore di gametociti di Plasmodium falciparum , la varietà di parassita malarico responsabile della forma più maligna e pericolosa di malaria, e, nei giorni seguenti, nell’apparato digerente della zanzara ha avuto luogo il primo ciclo di riproduzione, quella sessuata. I gametofiti (potremmo definirli, per quanto impropriamente, gli spermatozoi che genereranno il microrganismo infettante), dotati di un flagello (coda) proprio come gli spermatozoi umani, sono andati attivamente in cerca dei gametociti femmina( tutto il mondo è paese, nevvero?).
Avvenuto l’incontro galante, nello stomaco dell’insetto ha preso forma un nuovo organismo, chiamato oocinete, che è poi penetrato nello spessore della parete dello stomaco, dove si è trasformato in una sorta di cisti (l’oocisti), di forma rotondeggiante e che è cresciuta fino ad essere visibile, per quanto a fatica, ad occhio nudo, se qualcuno si fosse preso la briga di sezionare l’insetto vettore.
Una volta maturata, l’oocisti si è rotta, liberando una miriade di sporozoiti mobili, che attivamente sono migrati verso le ghiandole salivari della zanzara, dove si sono insediati.
I due giovani raggiungono il professional hunter e si siedono a tavola, mentre il cuoco serve il pranzo. I discorsi vertono, ovviamente, sulle probabilità di trovare il sospirato leone cui, ora, Alberto pare tenere più ancora che al bufalo. L’atmosfera è allegra ed ottimista, il safari è al suo secondo giorno soltanto e le chances sono buone.
L’anofele avverte un cambiamento nel microambiente che la circonda. Il tasso di anidride carbonica è variato in misura impercettibile, tuttavia più che sufficiente ad allertare i suoi sensibilissimi meccanismi recettivi: un mammifero, un animale a sangue caldo è nelle immediate vicinanze, un pasto a base di sangue, provvidenziale per il perpetuarsi della specie e il piccolo essere lascia il suo “posatoio”, si lascia cadere per pochi centimetri e prende il volo nell’ombra proiettata dal sedile e successivamente sotto il piano del tavolo.
Le ali, maculate, non producono un ronzio udibile, come altre specie, e forse l’unica situazione in cui un uomo potrebbe udirlo, sarebbe se l’animale svolazzasse a pochi centimetri di distanza dall’orecchio. Il volo, silenzioso e preciso, diretto e guidato da meccanismi primitivi ma sofisticati, porta il minuscolo opportunista a sfiorare una serie di piedi, gambe e caviglie, prima che una serie di fattori, troppo tenui e complessi per essere chiari, ma tuttavia determinanti per la scelta del bersaglio, lo inducano ad atterrare, più lieve di una piuma, sulla caviglia destra di Alberto.
La proboscide si protende a tastare la cute del “donatore” involontario, quindi l’apparato di suzione entra in funzione, incidendo, in maniera del tutto indolore, la cute, su un’area infinitesimale e la zanzara inizia il suo pasto. Le ghiandole salivari iniettano una saliva con proprietà anticoagulanti, che mantengono il sangue fluido e ne consentono un’agevole aspirazione, ma, insieme alla saliva, anche un buon numero di sporozoiti, una settantina, nel caso di Alberto, vengono introdotti nel torrente circolatorio.
Ore 13 e 45.
Alberto, Paola ed il PH stanno sorseggiando un caffè all’africana, un po’ slavato ma che dà l’impressione di concludere un pranzo come si deve.
Sono passati tre quarti d’ora da quando la zanzara ha terminato il suo, di pranzo, e nell’organismo di Alberto sta già succedendo qualcosa: una ventina dei 70 sporozoiti, i superstiti della brigata di incursori, hanno già trovato alloggio, ognuno comodamente installato in una cellula del fegato del loro ospite inconsapevole e trovandosi da soli, per ingannare il tempo, si dedicano ad una sessione di riproduzione asessuata…fai da te, un po’ come galeotti chiusi in cella, senza una donna.
Ottavo giorno di safari.
Alberto ha tirato ad un buon bufalo ed i leoni hanno mangiato su uno dei baits preparati. Sono le quattro del pomeriggio, Alberto ed il PH si infrattano nel blind, sperando che Mr.Simba si presenti a cena.
Trascorrono le ore, il sole scende velocemente dietro la cortina secca del bush e gli sguardi verso l’esca, che gradualmente si sfoca e svanisce, nell’ombra che si infittisce, divengono via via più ansiosi.
Un lontano ruggito rotola pigro nell’oscurità, facendo sobbalzare il cacciatore; forse sua maestà sta venendo.
Le cellule parassitate del fegato di Alberto si rompono, rilasciando nel torrente circolatorio i merozoiti, generati dal ciclo di riproduzione asessuato degli sporozoiti. Essendo le cellule infettate poco numerose, tuttavia, l’uomo non avverte alcun sintomo, mentre la sua attenzione è tutta assorbita dalla spasmodica attesa del momento della verità.
Ore 21,25.
Il PH pungola insistentemente il fianco di Alberto, che trasale, sorpreso. Lui non ha notato nulla, ma ora, improvvisamente, un rumore di ossa spezzate gli fa quasi accapponare la pelle e drizzare i peli degli avambracci. I leoni sono sull’esca.
Lentamente, cercando di non far rumore, si protende in avanti, fino a trovare la famigliare, solida forma del calcio della sua carabina, la imbraccia, avvicinando l’occhio all’oculare del cannocchiale, mentre la rumorosa marcia per tamburi, rullata dal suo cuore, gli rimbomba così forte nelle orecchie da fargli temere che anche i leoni possano udirla.
La violenta luce del faro, manovrato dal PH, fa apparire nell’oculare una visione che tante volte si è immaginato, ma, nella realtà di questo momento, il leone maschio che riempie il suo campo visivo gli pare la Chimera, un mostro uscito da una leggenda.
La detonazione dello sparo, la vampata, il rinculo che neppure ha avvertito…ed il re della savana è là, a terra, vicino all’esca. Il PH gli batte piano la mano sulla spalla, dicendogli:” Well done! A good shot, but just wait a moment and get ready…if the lion gets up you must shoot again very quickly.”
Notte.
E’ stata festa grande al campo. I neri hanno cantato e portato in spalla un Alberto contento come uno scolaretto…si è mangiato, brindato e bevuto.
Ora l’uomo dorme sotto la zanzariera, inconsapevole che nei suoi vasi sanguigni altre presenze stanno brindando al successo. E’ tranquillo, anche se né lui né la moglie stanno assumendo farmaci per la profilassi della malaria. Chi lo ha messo in contatto con il PH gli ha assicurato che in quell’area, nella stagione secca, le zanzare sono rarissime e che, comunque, pungendo solo la notte, basterà avere l’avvertenza di dormire sotto una zanzariera e di usare un po’ di Autan alla sera. D’altro canto, gli ha detto, usare un farmaco come il Lariam è pericoloso, rovina il fegato e poi può mascherare i sintomi della malaria! Alberto, purtroppo, ha cieca fiducia in quel suo amico, una persona che è stata in Africa diverse volte e che (Alberto ritiene) sa il fatto suo, inoltre, nessuna fastidiosa lesione pruriginosa gli fa pensare di essere stato punto. E neppure ha con se un farmaco da usare come terapia, in caso di attacco malarico.
I merozoiti, liberati nel sangue, hanno raggiunto ognuno un globulo rosso e vi si sono attaccati, penetrando poi nel suo interno, dove si muovono liberamente, ingrandendosi e consumandone il contenuto, specialmente l’emoglobina. Quando verrà il momento, i globuli rossi scoppieranno ed i parassiti maturi, i Plasmodi, verranno liberati e si precipiteranno ad aggredire altri globuli rossi, come in una reazione a catena.
Sulla costa.
Il safari si è concluso tre giorni fa ed è stato un successo ed un’esperienza indimenticabile. Ora la coppia si trova sulla costa di un’isola dell’Oceano Indiano, in un villaggio di bungalows, a godersi ancora una settimana di caldo tropicale e di nuotate in libertà….poi dovranno tornare a casa , al lavoro, ed ai progetti di vacanza per l’anno venturo (Foto 5).
Ma stamani Alberto non sta tanto bene…nulla di serio, ma è tormentato da una fastidiosa diarrea, già da ieri pomeriggio, ed ora una vaga sensazione di malessere e di “ ossa rotte” lo costringe a lasciare la spiaggia ed a sdraiarsi sul letto in bambù del suo cottage, che mai gli è sembrato così scomodo e duro. Più si gira, cercando una posizione confortevole, più si sente a disagio ed irritabile.
Verso le 19 Paola torna al bungalow e trova Alberto appisolato, in uno stato di torpore. Lo sveglia e il marito le racconta di aver vomitato, “ Devo aver mangiato qualcosa che mi ha fatto male…forse quei frutti di mare crudi…non avrei dovuto…o forse è la diarrea del viaggiatore, sai, la vendetta di Montezuma.” Cerca di riderci su ma la testa gli fa troppo male. La moglie gli tocca la fronte…è calda ma non così tanto da far pensare ad una febbre alta ed il fatto che il marito non abbia brividi e non batta i denti, unitamente ai sintomi gastro enterici, non le fa sospettare null’altro che una forma di indigestione o un’intossicazione da cibi….
“Io non ho fame, ma tu vai a mangiare qualcosa per cena, non preoccuparti per me, un buon sonno e domani vedrai che starò bene…abbiamo la gita in barca , domattina.” Paola si fa convincere ed esce, diretta al ristorante.
Quando torna al bungalow, tuttavia, trova il marito in uno stato di semi-incoscienza e la sua pelle brucia. La donna, spaventata, si precipita alla reception. Ricorda che c’è un medico tra gli ospiti del village e chiede di avvertirlo.
Il dottore, un italiano anche lui, visita Alberto e lo trova in condizioni preoccupanti. Il paziente è in stato confusionale e la temperatura è di 38, 8 gradi. Il professionista chiede alla donna se precedentemente hanno soggiornato in area malarica e Paola gli riferisce del safari. Alla domanda su quale profilassi abbiano adottato, la donna confessa che non hanno seguito nessuna profilassi, essendo stato loro detto che non c’era pericolo. Il medico scuote la testa e chiede se abbiano almeno con loro del Lariam, del Malarone o del Metakelfin. Paola scuote la testa, mortalmente spaventata, ora.
“Secondo me è malaria.” Conclude il dottore. “Sfortunatamente non ho con me farmaci antimalarici, questa è veramente una zona malaria-free .Non ci resta che chiedere alla reception se hanno qualcosa, ma ne dubito. Inoltre dobbiamo far ricoverare suo marito d’urgenza in un ospedale attrezzato. Lei rimanga qui, io torno subito.”
Quando il professionista ritorna, ha un’aria preoccupata. “Abbiamo cercato di ottenere un elicottero…Non ci sono piste di atterraggio su questa piccola isola ed un idrovolante, ammesso di trovarne uno, non potrebbe ammarare, il mare è troppo mosso, stanotte. Hanno detto che cercheranno di trovare un elicottero con sufficiente autonomia , ma è difficile. Manderanno subito un’imbarcazione, ma ci vorranno alcune ore prima che arrivi qui. Io comunque resterò qui con suo marito.”
Il mattino seguente Alberto è in coma e non risponde agli stimoli dolorosi. I parassiti presenti nel suo organismo, a differenza di quelli responsabili delle altre varietà di malaria, hanno la curiosa e nefasta capacità di venire “segregati” e di aderire, con un complicato meccanismo fisico-chimico, alla parete interna dei capillari di vari organi, ma specialmente del cervello, formando grandi ammassi e causando la cosiddetta malaria cerebrale. Inoltre, mentre i plasmodi delle altre varietà di malaria sono "specializzati" ognuno nel parassitare solo globuli rossi di una determinata età (giovani, vecchi ecc), il Falciparum é schifosamente di bocca buona e di grande appetito e li attacca tutti, giovani, vecchi e bambini, senza distinzione. Un elicottero militare trasporta d’urgenza il malato all’ospedale più vicino, dove viene sottoposto a terapia antimalarica in un reparto di terapia intensiva. Anche se la cura, a base di chinino, pare funzionare e le condizioni del paziente inizialmente migliorano, una nuova temibile complicanza, la ARDS (Acute respiratory distress syndrome), stronca Alberto nel giro di pochi giorni.
Questo è, ovviamente, un episodio inventato tuttavia di inventato ci sono solo i nomi dei protagonisti e l’ambientazione. In realtà, questa storia a non lieto fine si verifica tante e tante volte ogni anno, in tutto il mondo, aumentando di frequenza con l’aumentare del numero di viaggiatori diretti verso mete esotiche. Eppure, la maggior parte di queste tragedie sarebbe prevenibile con un minimo di corretta informazione e di attenzione, e questo è uno dei motivi per cui, da appassionato d’Africa e da medico, un abbinamento che inevitabilmente mi ha portato ad occuparmi di medicina tropicale e di viaggio, ho pensato che una serie di articoli su quelle che sono le principali patologie che un cacciatore o un viaggiatore può contrarre in varie parti del mondo e non solo nel continente nero, potrebbe (spero) sensibilizzare gli avventurosi.
Vorrei fare però prima un paio di precisazioni importanti.
La prima è la seguente: sensibilizzare non vuol dire terrorizzare. In altre parole, credo che conoscere i potenziali rischi ed avere un’idea di come prevenirli possa far partire più sereni, non indurre a rinunciare a qualsiasi avventura. Chiaro che già certe attività avventurose come la caccia grossa, le esplorazioni e via dicendo presentano dei rischi, ma qualsiasi viaggio, anche a Parigi, li comporta dei rischi.
E allora? Allora, se si ha in programma un safari, si fa per dire, in Congo, il sapere che in quel paese vi sono questa e quella malattia e l'avere un’idea di come prevenirla, permetterà quantomeno di ridurre drasticamente il pericolo, certamente non di azzerarlo, in quanto il rischio zero è una chimera, ma di partire più sereni.
La seconda precisazione è anch’essa di fondamentale importanza: non scriverò un trattato di cure fai-da-te, anche se, in determinate circostanze, l’auto-diagnosi, almeno presunta, e l’auto-terapia possono salvare la vita, se si è in zone lontane da qualsiasi centro medico e quindi un safarista alcune nozioni dovrebbe averle . In altre parole, parlerò di linee-guida di comportamento, ma ognuno, prima di intraprendere un viaggio e di iniziare , ad esempio, una profilassi antimalarica, dovrà assolutamente, e sottolineo assolutamente, contattare il proprio medico (esistono precise controindicazioni per pazienti che soffrano ad esempio di certe patologie, qualcuno potrebbe essere allergico ad un determinato farmaco, o potrebbe assumere altre medicine che siano incompatibili) e un centro di medicina di viaggio (ad es. nei vari Uffici d’Igiene o centri ospedalieri) dove potrà avere notizie precise sulla situazione sanitaria nella zona dove si recherà e potrà sottoporsi alle eventuali vaccinazioni, se richieste. Nessuno dovrà mai intraprendere una cura, una profilassi ecc. avendone semplicemente letto in un libro, anche se autorevole, o in uno scritto. La cura o la profilassi va calibrata e valutata caso per caso, parlandone con il medico. Quando prescrivo un farmaco a qualcuno, lo faccio solo dopo aver avuto con lui un colloquio diretto e conoscendo la sua storia clinica, per cui, ribadisco: qui non si fanno prescrizioni ne' ricette.
I MALEFICI MIASMI
Fino verso il 1870, si pensava che la malaria, così come altre malattie, fosse causata da miasmi, donde il termine mala aria, che si levavano dalle zone paludose (la malattia era anche detta paludismo), oppure da particolari piante. I boeri, che si avventuravano verso l’ignoto nord, partendo dal Capo, diedero a certe piante che crescono vicino all’acqua, dove si accampavano, il nome di alberi della febbre, ignorando che le febbri di cui cadevano preda e spesso morivano erano dovute alla vicinanza dell’acqua e quindi alla presenza di zanzare (Foto 6 e 7).
Fu solo verso la fine dell’ottocento che si iniziò a sospettare che un batterio ne fosse responsabile e tra i primi medici a seguire questa teoria vi furono degli italiani. Nel 1880, il francese Laveran scoprì dei corpuscoli mobili nel sangue di un paziente e questo diede il via alle successive ricerche che svelarono che l’agente della malaria non era un batterio bensì un protozoo, cioè un organismo ben più grande di un batterio e costituito da una sola cellula, il Plasmodio.
Fu solo tra gli ultimi anni dell’800 ed i primi del ‘900, però, che venne chiarita la via di infezione e la responsabilità di certi tipi di zanzare nella trasmissione del parassita.
La scoperta, che venne considerata epocale, diede il via ad una serie di studi, in cui si distinsero anche studiosi italiani, come Bignami, e il plasmodio venne addirittura utilizzato nella cura della neurosifilide, quando la scoperta della penicillina era ancora lontana. Ovviamente, l’inoculazione a scopo terapeutico del parassita in pazienti contribuì anche alla miglior comprensione dei meccanismi dell’infezione.
Vi sono quattro specie di plasmodi che causano la malaria nell’uomo:
PLASMODIUM OVALE, PLASMODIUM MALARIAE, PLASMODIUM VIVAX e PLASMODIUM FALCIPARUM.
Di questi, il vero killer è il P.Falciparum, dal momento che gli altri parassiti, probabilmente meglio adattatisi alla convivenza con l’ospite-uomo, molto raramente causano decessi, se si eccettuano casi, peraltro non frequenti, in cui la splenomegalia, cioè l’ingrossamento della milza, comune nella malaria, ne provoca la rottura con conseguente emorragia.
Senza trasformare questa chiacchierata tra amici in una specie di trattato di parassitologia, quando si sente parlare di terzana benigna, quartana benigna o terzana maligna, significa semplicemente che i tipici accessi febbrili periodici e sincroni, con brivido, denti che battono e sudorazione profusa, caratteristici delle varie malarie ( ma non sempre, specialmente per quanto riguarda il Falciparum), si verificano ogni terzo giorno per la terzana benigna da P.Vivax e P.Ovale e per la terzana maligna(P.Falciparum), tenendo presente che in quest’ultimo caso spesso la febbre rimane più irregolare e può anche non regolarizzarsi mai in terzana, e ogni quarto giorno per la quartana benigna da P.Malariae.
CONOSCERE IL NEMICO
Dove si corre il rischio di ammalarsi?
La malaria è molto diffusa, quella da Falciparum, poi, è estremamente comune, soprattutto nei paesi tropicali ed equatoriali. I centri di medicina di viaggio possono fornire mappe dettagliate delle aree a rischio, ma, per esperienza personale, ho visto casi di malaria grave contratti in aree generalmente considerate abbastanza sicure, quindi la prudenza non è mai troppa.
Quali sono i periodi più a rischio?
Ovviamente i periodi delle piogge presentano dei picchi di incidenza più elevati, però attenzione, perché non sempre ciò è così vero. A volte, i violenti acquazzoni posso “lavare via” le larve e di conseguenza l’incidenza della malattia può subire una flessione, per contro, anche nella stagione secca, basta un po’ d’acqua raccolta in un vecchio copertone di camion a fornire l’ambiente ideale ad alcune anofeli, e ne basta una sola per infettarvi: un vecchio lavabo in disuso contenente due dita d'acqua può fare da incubatrice perfetta (Foto 8).
Ed ecco alcune cose che occorre sapere sul nemico:
IL PERIODO DI INCUBAZIONE
E’ il lasso di tempo che intercorre tra la puntura infettante ed il comparire dei sintomi.
Varia a seconda del tipo di plasmodio e anche di altri fattori:
Nella malaria da Falciparum e Vivax, la media è di due settimane, con notevoli variazioni in meno (anche solo 3 giorni!!) o in più, specie se una profilassi è stata parzialmente inefficace, incompleta o interrotta.
Nel caso di certi ceppi di P. Vivax ( varietà Hibernans) di paesi temperati, il periodo di incubazione può essere addrittura di 9 – 12 mesi.
Tuttavia, solitamente, la forma più pericolosa non arriva a periodi così prolungati, e le incubazioni più lunghe si verificano in casi in cui si sia seguita una profilassi che non ha avuto pieno successo, ad esempio perché il ceppo di Falciparum era parzialmente resistente al farmaco usato o perché il viaggiatore ha sospeso o saltato una dose.
Questo tipo di ritardo e la minor specificità dei sintomi iniziali è alla base della pericolosa convinzione di molti che una profilassi sia dannosa in quanto maschera i sintomi. Vero é che, per ora, il farmaco profilattico che dia il 100% di sicurezza, non esiste, tuttavia una corretta profilassi con il farmaco più adatto al luogo dove ci si reca (non mi stancherò di ripetere che bisogna sempre consultare l’Ufficio di Igiene o un medico che si intenda di patologie del viaggiatore) fornisce, di solito, una buona protezione e, soprattutto se nell’area sono segnalate resistenze, vi verrà consigliato un altro preparato efficace su quel ceppo o di portarvi appresso magari un secondo farmaco, da assumere come terapia in caso di sospetta malaria e in caso siate lontani da un centro medico. Considerate poi che, in caso di malaria parzialmente resistente alla chemioprofilassi che avete seguito, l’attacco, probabilmente, si presenterà più tardi, magari quando siete già rientrati, ed a volte in forma meno acuta, per cui, dato che comunque SEMPRE dovrete sospettare una malaria o un’altra malattia tropicale se vi ammalate, anche solo di una banale influenza, dopo un soggiorno in aree a rischio, vi affretterete a recarvi in un Centro specializzato, avrete una diagnosi e sarete, se é il caso, efficacemente curati. Se invece, come Alberto, avrete trascurato la profilassi o l’avrete sospesa, e non avete con voi un preparato adatto a curare l’attacco malarico, il rischio è quello di passare in poche ore da uno stato di benessere al coma, magari lontani da ogni aiuto.
Diverso è il caso di una persona che non possa assumere alcun farmaco antimalarico: in questo caso sconsiglierei decisamente di recarsi in aree a rischio, così come lo sconsiglio ad una donna in gravidanza .
Altro caso ancora è quello in cui si debba soggiornare per lunghissimi periodi o addirittura trasferirsi in aree a rischio. In tali casi, non essendo i farmaci profilattici assumibili per periodi molto prolungati, è opportuno studiare la giusta strategia insieme ad uno specialista. A volte viene consigliato di non seguire una profilassi e di avere con se un farmaco per la terapia di un attacco malarico, sempre tenendo conto che occorre poi comunque raggiungere un ospedale nel più breve tempo possibile, perchè un'autoterapia, anche se corretta, non é una garanzia di guargione. Inoltre, chi soggiorna stabilmente in aree ove la malaria è presente tutto l'anno, può acquisire una certa resistenza, che però si esaurisce non appena ci si allontana dall’area. Attenzione, quindi: a volte, anche i pareri (perfettamente in buona fede) sulla non opportunità di fare una profilassi, dati da una guida o da un residente, sono da prendere con le molle…magari lui non lo sa, ma il fatto che non si ammali non è dovuto alla sicurezza del luogo o all'assenza di zanzare bensì al fatto che lui ha acquisito un’immunità che voi non avete.
Il normale turista, avventuroso, cacciatore, fotografo che si reca per un mese in zona malarica, è completamente indifeso e la giusta profilassi, concordata col proprio curante e con uno specialista in medicina tropicale è generalmente una buona protezione.
Non mi dilungherò sui farmaci per la profilassi , perché sarebbe troppo lungo, tuttavia tenete presente che a volte una certa forma di terrorismo anti-farmaci può essere dannoso. Tutti questi preparati (come tutti i farmaci) possono dare reazioni collaterali che però, il più delle volte, (se si é selezionato il paziente che non abbia controindicazioni) sono modeste e non controindicano il proseguimento della profilassi (in caso di dosi "curative" per un attacco in atto, la frequenza e serietà degli effetti collaterali può essere più alta).
Sono comunque a disposizione per una chiacchierata con qualsiasi amico avventuroso sia interessato all’argomento.
COME SI MANIFESTA UN ATTACCO MALARICO?
Può, contrariamente a quanto molti credono, essere estremamente polimorfo e quindi difficile da diagnosticare senza appropriati esami, tuttavia, proprio per questo, deve essere sospettato, anche in assenza dei classici brividi, regolarità di ciclo e via dicendo. Può iniziare in modo, diciamo così, classico ed eclatante, con febbre alta, brivido, tremori, insomma da "Malaria perfetta", ma anche in modo del tutto aspecifico, che può simulare una banale malattia da raffreddamento, con febbre più erratica e a volte non altissima, una faringite oppure un'intossicazione alimentare. Anche la tosse non è rara e può sviare i sospetti in maniera subdola e pericolosa.
La diarrea e il vomito sono sintomi comuni e possono far pensare ad un problema diverso.
Soprattutto i bambini, ma anche gli adulti, possono mostrare mutamenti del carattere, irritabilità o , al contrario, sonnolenza.
Insomma, per farla breve, qualsiasi sintomo di malattia, motivo di più se accompagnato da febbre, deve far pensare, come prima cosa, ad una possibile malaria (o altra patologia tropicale), se si è o se si è stati in area a rischio e, per una volta, é meglio essere più sospettosi di un re in mezzo agli anarchici che fiduciosi nella classica "influenza" o nel bubù passeggero.
Di conseguenza:
1) Se siete rientrati, anche da qualche mese, che abbiate o no seguito una chemioprofilassi, vi recherete prontamente ad un centro qualificato.
2) Se siete ancora in viaggio o in safari, anche se state seguendo una profilassi, se vi è la possibilità di raggiungere in tempi brevi un ospedale, fatelo comunque: un semplice esame permetterà di accertare se avete contratto la malaria e potrete sottoporvi alla corretta terapia o, al contrario, proseguire sereni la vacanza.
3) Se siete in safari, in una zona lontana da ogni aiuto, avrete con voi il kit di emergenza consigliatovi, con il farmaco adatto per una prima auto-terapia, che sarà probabilmente un principio diverso da quello che state usando per la profilassi, e che potrebbe salvarvi la vita, se siete incappati in un ceppo di plasmodio resistente, dopodichè cercherete comunque di raggiungere nel più breve tempo possibile, un Centro attrezzato.
ALTRE MISURE PROFILATTICHE
Dal momento che le anofeli si nutrono preferenzialmente di sera, di notte e al mattino presto, è chiaro che dormire sotto una zanzariera, possibilmente trattata con insetticida, fornisce una buona protezione che però ritengo insufficiente, da sola.
Accertatevi che non vi siano buchi o smagliature nel tessuto, procurate di rimboccarla sotto il materasso e possibilmente non dormite con braccia o viso a contatto con la rete. Come si vede nella foto 9, anche quando dormo nel bush, utilizzo una zanzariera.
Se mangiate o vi trattenete fuori, la sera, indossate maniche e calzoni lunghi, possibilmente di un certo spessore (jeans), indossate stivaletti o scarponcini (le caviglie sono uno dei bersagli preferiti) ed usate repellenti, tipo l’Autan.
Ricordate comunque che queste norme, da sole, sono spesso insufficienti e che un cacciatore, che dorma in capanne nel bush o nella brousse è più a rischio di un turista che pernotti in bungalow con reti alle finestre…Pensate, solo per fare un esempio, all’eventualità che stiate aspettando il leopardo o il leone; nel blind difficilmente terrete una zanzariera, e di usare un repellente per insetti non si parla neppure….
Per concludere, la malaria è una malattia temibile e spesso letale…se non prevista e non curata correttamente, ma il rischio, posto che il rischio zero in medicina non esiste, può essere ridotto a livelli accettabilissimi, semplicemente documentandosi alle giuste fonti, diffidando dei consigli degli “esperti” improvvisati e adottando tutte le precauzioni. Ricordate che la frase: “Sono stato nella valle dello Zambesi (è solo un esempio) 6 volte e non mi è mai accaduto niente….nella stagione secca non c’è bisogno di fare la profilassi!”, è lo stesso che dire “ Ho attraversato questa strada poco trafficata con gli occhi bendati e le orecchie tappate 6 volte! Lo si può fare tranquillamente!”…..Il lui in questione ha avuto solo …sedere, voi potreste non averne, già alla prima volta!….
Se la fortuna è cieca, ricordate che la sfiga ci vede benissimo.








La malattia del sonno
SLEEPING SICKNESS
Africa Equatoriale.
Sto cacciando con un carissimo amico italiano che possiede una grande concessione di caccia in una zona di transizione tra la foresta pluviale del bacino del Congo e le prime distese di savana arbustiva, frequentissimamente solcate da corsi d’acqua che offrono il terreno adatto alla tipica foresta a galleria.
Pur essendo nella stagione secca, gennaio, la brousse , arida e rovente, è ravvivata dal verde delle piante di gardenia e di isaberlinia, primaria fonte di cibo per gli eland di Derby, uno degli obiettivi del nostro safari, oltre a leone e bufali equinoziali e di foresta.
Abbiamo trascorso la mattina sulle piste dissestate che si spingono a Nord, in cerca di tracce promettenti da seguire, ma non abbiamo avuto fortuna, anche se l’incontro con un branco di elefanti ci ha comunque reso la mattina movimentata. Ora, che è quasi mezzogiorno e che il sole picchia come un maglio sulle nostre povere zucche, abbiamo fretta di tornare al campo per gustarci una doccissima ed una bella birra gelata, anzi, a dire il vero, le stiamo sognando entrambi.
Il nostro Toyota si infila nell’ennesimo fiumiciattolo, scendendo, traballante, lungo la ripida rampa di terra che immette sulla sabbia del rigagnolo, in cui un sottile ruscello d’acqua bruna serpeggia all’ombra degli imponenti alberi, che protendono i loro rami a coprire, come un tunnel, il fiume.
Mentre risaliamo sulla riva opposta, un insetto si infila nel finestrino aperto dell’abitacolo e si posa sulla schiena del mio compagno di caccia, che sta guidando: una di quelle maledette mosche tse tse che qui abbondano. Mi giro a mezzo sul sedile ed appioppo una violenta manata sulla sua povera schiena, strisciando poi con forza la mano, fino ad essere certo di aver schiacciato l’insetto, che è duro e coriaceo come un carro armato(Foto 10). Un grugnito, tra il grato e l’indolenzito, mi ringrazia della cortesia, mentre un “Fottute tse tse…son peggio delle tasse.” mi conferma che il mio socio ha gradito l’attenzione. “Oh, tu avresti fatto lo stesso” sogghigno, peccato siano così dure, questa guerra comporta sempre….danni collaterali.”
Un chilometro ancora ed attraversiamo il piccolo villaggio di capanne a tetto conico che sorge a circa due chilometri dal nostro campo ed una dozzina di bambini rincorre la nostra auto, sperando nel consueto rifornimento di caramelle, che sfortunatamente ho terminato.
Ecco il campo, finalmente. L’auto non si è ancora fermata che già sono saltato giù, diretto, a tutto vapore, alla doccia, sistemata dietro la mia capanna.
Mi infilo sotto la padella forata dell’erogatore ed apro il vetusto rubinetto, accogliendo con un grato “Ahhhhh” di soddisfazione quel refrigerio. Non fosse per la birra che mi aspetta, starei qui fino a vuotare il bidone, sospeso su un traliccio di rami .
Tornato al lapa, dopo la birra un leggero pranzo e poi, verso le tre, di nuovo via, alla ricerca di tracce!
Abbiamo appena finito di pranzare e stiamo mandando giù un caffè slavato, all’africana, che due dei neri del campo si presentano al tavolo, imbarazzati, e già dalla loro espressione capisco cosa vogliono. Ogni volta che sono a caccia o in giro da qualche parte, in Africa, appena i trackers, o qualcuno del campo o di un villaggio sa che sono un dottore, sono pressoché sicuro che qualcuno o qualcuna arriverà. A volte è veramente qualcuno che non sta bene, ed allora mi spiega cosa si sente….” Ho come un topo qui nella pancia, che rosicchia…” oppure “ Tanto male alla testa..”
Quando sono a zonzo per l’Africa, la mia farmacia è piuttosto fornita (beh, i farmaci pesano poco, anche se occupano un po’ di spazio ed il mio fedele libro di medicina tropicale che mi ha seguito per ogni dove é un aiuto prezioso quando i dubbi ti assalgono: FOTO 11), sia perché non c’è niente di peggio che trovarsi, tu od un tuo amico, malato e senza medicine in posti dove sicuramente una farmacia non la trovi, sia per queste particolari occasioni, che mi capitano ogni volta: va sempre a finire che mi tocca fare gli straordinari. ma non posso dire, in effetti, che mi dispiaccia…..questi poveracci, il più delle volte, sono proprio mal piazzati e di solito più grati di molti dei pazienti che ci sono qui da noi.
“Bene, allora, che c’è?” chiedo, con piglio professionale.
Nulla di serio, ma uno dei due ha un bubbone grosso come una noce nella pianta del piede e l’altro mi elenca una serie di disturbi, messi in un ordine tale che azzecco subito la diagnosi: si tratta di quella che io chiamo “La sindrome dell’anno prima”. In pratica, la fiducia che questi abitanti dei villaggi tribali, sperduti nelle aree più remote, lontani da qualsiasi parvenza di assistenza medica, hanno in un dottore, è talmente cieca da essere commovente, a volte superiore addirittura( specie dopo qualche fregatura) a quella riposta nei vari stregoni locali, che siano sangoma, curanderos o comunque vengano chiamati nei vari posti. Quindi, quando capita un medico, anche se non stai male in quel momento, che male c’è ad elencargli, come fossero tutti presenti al momento, i vari acciacchi occorsi nei mesi precedenti e che sai bene che prima o poi si ripresenteranno, magari, o meglio, di sicuro, quando il lavativo se ne sarà andato e tu avrai bisogno di lui?
E così eccomi a distribuire qualche analgesico, seguito da un blister di antidiarroici, qualche pomata ed un pizzico di compresse per la nausea che la moglie così spesso accusa.
Un’occhiata al piede dell’altro compare, invece, mi conferma che si è beccato sottopelle una “pulce penetrante” che poi ha suppurato. Gli rifilo dello Zimox e gli assicuro che stasera, tornati da caccia, gliela rimuoverò.
“Ok, ragazzi, ci vediamo più tardi.” ma capisco subito che c’è ancora qualcosa: i due non se ne vanno e dondolano da un piede all’altro, tergiversando, forse non osano approfittare…ma no, li conosco bene, anche questo fa parte del modo di fare “africano”…è un sistema educato per far capire che hanno ancora una richiesta, non possono chiedere loro , devono mettermi nella situazione di capire e di essere io a chiedere….oh squisita delicatezza tribale!
“Va bene. Cosa c’è ancora?”
Un sorriso binato a trentadue denti conferma il mio sospetto: non era tutto!
“Con una mitragliata di parole, metà in francese e metà in Banda, di cui afferro solo il concetto, mi riferiscono che ci sarebbe bisogno di me al villaggio, dove hanno dei parenti.
Il mio amico, un tantino scocciato, si alza; lui vorrebbe farsi un pisolino postprandiale, prima di riprendere il largo, mentre io non sono abituato e mi dice: “Beh, non avrai bisogno di un infermiere, no? Io sono negato…e poi ...” e qui sghignazza “sai che ho orrore del sangue e delle punture.”
“No, vai pure a fare la pennichella, io prendo il Toyota ed il fucile e vado con loro al villaggio.”
“Ok, ma torna per le tre. Abbiamo della strada da fare.”
Preso l’express e la borsa dei farmaci, salgo sul fuoristrada, e quello dei due moschettieri col piede sano sale nel cassone….sarà lui a farmi da interprete.
Pochi minuti e siamo al villaggio. Pare incredibile, con la povertà che regna qui, ma, a differenza di tanti altri villaggi, questo è pulito e ben tenuto. Non ci sono cumuli di interiora poco lontano ad ammorbare l’aria, né pattume vario tra le capanne, né odore di escrementi (Foto 12).
Una piccola folla mi circonda, appena scendo dall’auto, facce placide e curiose.
Un anziano mi saluta, mi offre una sigaretta…locale, arrotolata in carta di giornale ( chissà il giornale dove l’ha preso?), che prontamente accetto e metto in tasca e che ovviamente non fumerò mai, ma è buona educazione spiegargli, tramite l’interprete, che la fumerò con più gusto dopo cena, ricordando la squisita ospitalità del grande capovillaggio.
Con un sorriso d’approvazione( beh, questo qui, per quanto bianco, per lo meno sa stare al mondo), l’anziano mi accompagna in una capanna, dove un ragazzino di circa 14 anni giace su un pagliericcio di erba e rami, febbricitante. Lo visito e non mi ci vuole molto a sospettare un attacco di malaria, anche se, ovviamente, non posso escludere qualche altro accidente. I suoi occhi sono gialli come limoni e questo è sovente uno dei sintomi di questa malattia, estremamente frequente qui , è anemico come un pesce abissale ed ha una milza che pare un pallone aerostatico, oltre a quel colorino grigio che in un nero significa: sono quasi alla frutta! Gli do tre compresse di Metakelfin e informo che tornerò domani a vederlo; se, come penso, si tratta di malaria, il farmaco dovrebbe stroncare l’attacco.
Quando esco per raggiungere l’auto, tuttavia, capisco che non è ancora finita e vengo accompagnato a visitare altre due persone, un ragazzo e una donna, ridotti veramente al lumicino.
Il ragazzo è in piedi, sull’attenti, l’aria stralunata ed assente, dondola e pare non rendersi conto di dove si trova. La donna è due capanne più in la, seduta, anch’essa con un’espressione attonita, quasi come un paziente in stato tifoso. Ma quello che più mi impressiona, già alla prima occhiata, è la magrezza estrema, patologica, impossibile di entrambi. Non è umanamente possibile che due scheletri come quelli siano persone ancora vive!
Come una folgorazione, un sospetto mi colpisce.
E’ da poco stata individuata una nuova gravissima patologia infettiva virale, l’AIDS, e pare proprio che la culla di tale virosi sia l’Africa centrale. Forse mi trovo davanti alla dimostrazione lampante di questa teoria. Come tutti i medici, ho letto il più possibile sull’argomento e so che viene anche chiamata “slim sickness” per il dimagramento drammatico che provoca nei pazienti in stadio terminale, che causa dapprima sintomi quali ingrossamenti delle linfoghiandole, tumori cutanei come il sarcoma di Kaposi, diarrea profusa e polmoniti atipiche.
Mentre visito i due disgraziati, tuttavia, poco a poco mi convinco che c’è qualcosa che non quadra con questo mio primo sospetto, anche se alcuni riscontri potrebbero essere inerenti.
Le adenopatie sono presenti in entrambi i pazienti, soprattutto laterocervicali e nucali, ma lo stato mentale dei due non coincide con ciò che ho letto sull’AIDS.
I due presentano uno stato quasi catatonico, con sonnolenza, non rispondono alle domande e poco agli stimoli, tuttavia i familiari mi informano , tramite il mio interprete, che durante la notte entrambi stentano a dormire, sono agitati e la donna, addirittura, pare avere degli accessi furiosi di agitazione psicomotoria, mentre durante il giorno prevale questa apatia completa.
L’uomo, inoltre, presenta tremori che paiono quelli di una tipica forma di Parkinson.
All’improvviso ricordo la quantità di mosche tse tse che abbiamo incontrato in questi giorni e, con un brivido, mi rendo conto che, con ogni probabilità, mi trovo di fronte a due casi di tripanosomiasi africana, la famigerata malattia del sonno. Qualche domanda al capovillaggio e il mio sospetto trova conferma: non si tratta dei primi casi, altri abitanti sono morti in passato, passando da questa condizione al coma, ed anche loro hanno messo in relazione queste morti con le frequenti punture riportate dagli abitanti ai punti di raccolta acqua.
Spiego all’anziano che non posso fare nulla per loro e che necessitano di un ricovero nell’ospedale di una grande città e prometto di tentare di ottenere per radio un aiuto in tale senso.
Inoltre prometto che porterò una confezione di insetticida e che mostrerò loro come costruire una trappola per tse-tse, nel punto dove si recano a prendere l’acqua: è una cosa semplicissima e funziona egregiamente.
Evidentemente ci troviamo in uno di quelle zone-focolaio di sleeping sickness.
Bisognerà essere dannatamente attenti, anche noi (Foto 13 e 14).
LE TRIPANOSOMIASI
Un po’ di storia
Già Livingstone, nell’800, aveva avuto il sospetto che la Nagana, una malattia che falcidia il bestiame, fosse portata dalla puntura di certe mosche, e ne aveva scritto nel suo libro “Viaggi di un missionario”, ma furono le osservazioni di David Bruce, nello Zululand, a confermare il rapporto tra questa malattia del bestiame e la mosca tse tse.
Una forma umana di tale malattia, con ingrossamento delle linfoghiandole, febbre e letargia era stata già descritta in Sierra Leone, ma fu solo nei primissimi anni del ‘900 che venne dimostrata la presenza del tripanosoma ( un protozoo, cioè un organismo monocellulare, come il plasmodio della malaria) in un europeo che aveva contratto la malattia in Gambia. Negli stessi anni(1902-1903), una grave epidemia di quella che era già stata battezzata “malattia del sonno o “negro lethargy” infuriò nell’Africa centrale, specialmente sulle sponde della parte settentrionale del Lago Vittoria e la Royal Society inviò una spedizione di ricerca e medica sul posto, di cui facevano parte anche Castellani. e Christy, due eminenti scienziati.
All’inizio vi furono dubbi sull’agente eziologico della patologia, anche e soprattutto perché nel sangue e nei liquidi organici di molti dei malati venivano pure trovati altri microrganismi patogeni, per cui il rinvenimento di una filaria e di streptococchi indirizzarono le convinzioni di qualche medico su tali agenti, ma in seguito, Castellani evidenziò il Tripanosoma Gambiense nel liquor cefalo-rachidiano di un paziente.
Una seconda “ Sleping sickness expedition” , di cui faceva parte anche David Bruce, venne inviata in Uganda, e dimostrò la presenza del parassita in molti casi e pure la responsabilità della mosca tse tse( Glossina palpalis) nella trasmissione del parassita.
Verso il 1910, in Nyasaland ( l’attuale Malawi), venne isolato un secondo tipo di tripanosoma, il Tripanosoma Rhodesiense, trasmesso da un altro gruppo di tse tse( Glossina morsitans) e responsabile di una seconda varietà di malattia, più frequente negli animali (una zoonosi) ma trasmessa anche all’uomo, in cui dimostrava una maggior virulenza e velocità di progressione che non la forma Centro Africana e dell’Ovest.
Alla fine degli anni ’60, grazie ad una massiccia campagna di controllo ed interventi, anche con uso di trappole ed insetticidi, la malattia era stata quasi eradicata, ma poi, sfortunatamente ed anche a causa di guerre, carestie e conseguenti incontrollate e tumultuose migrazioni ed esodi, la tripanosomiasi ha ripreso vigore e ad espandersi, tanto che , al giorno d’oggi, si calcola (probabilmente per difetto) che oltre 60.000.000 di persone siano a rischio e che vi siano, ogni anno circa 50.000 nuovi casi.
DISTRIBUZIONE GEOGRAFICA
Le due varietà di sleeping sickness allignano nella cosiddetta “fascia della tse tse” i cui limiti sono una linea a Nord che corre approssimativamente da Ovest verso Sud Est, da circa 14° Nord(Senegal) a 10° Nord ( Somalia) ed una a Sud che va dai 20° Sud (Namibia) dirigendosi a Nord Est e comprendendo la parte settentrionale di Botswana, Zimbabwe e Mozambico.
Le oltre 20 specie di Glossina appartengono a due sottogruppi: il gruppo Glossina palpalis, che trasmette la tripanosomiasi Gambiense ed il gruppo Glossina morsitans, che trasmette la tripanosomiasi Rhodesiense.
La forma Gambiense è prevalente in: Burkina Faso, Benin, Cameroon, Repubblica centro Africana, Congo , Rep. Democratica del Congo,Chad, Gabon , Gambia, Ghana, Guinea, Guinea Bissau, Costa d’Avorio, Liberia, Mali, Nigeria, Niger , Senegal, Sierra Leone, Togo, Etiopia, Sudan, Uganda ed Angola.
La forma Rhodesiense è presente in: Angola , Sudan e Uganda, (dove le due forme coesistono), Botswana, Burundi, Malawi, Mozambico (parte Nord), Rwanda, Kenya, Tanzania, Zambia e Zimbabwe( parte Nord , specie Zambesi valley).
Tuttavia, le due forme di patologia, per quanto entrambe, se contratte e non curate, conducano alla morte, presentano importanti differenze di progressione , ma anche di acquisizione, che è importante il cacciatore o il turista avventuroso conoscano almeno a grandi linee.
Iniziamo dagli ambienti dove il pericolo è reale.
Premesso che non tutte le mosche tse tse sono portatrici del microrganismo, la diffusione della forma Gambiense è circoscritta, generalmente, a focolai, che spesso sono conosciuti dai locali ( sempre informarsi). I luoghi di infezione, escludendo le aree extra umide di vera e propria foresta pluviale, dove , a volte, la distribuzione è più erratica e diffusa, sono generalmente rappresentate dalla foresta a galleria, lungo corsi d’acqua, spesso in luoghi dove i locali si riuniscono per approvvigionamento d’acqua, per lavarsi, oppure preso guadi (FOTO 15).
Va subito detto che le tse tse del gruppo “palpalis” prediligono l’uomo, come fonte di sangue, e che quindi la malattia Gambiense è una malattia prevalentemente umana, anche se il tripanosoma è stato dimostrato anche in qualche animale domestico (cane, maiale, pecora) e selvatico (Cobo, bubali ecc.).
Al contrario, la forma Rhodesiense, prevalente in Africa Orientale e Meridionale, ma, come abbiamo visto, anche in aree più centrali, è una zoonosi, cioè prevalente in animali, sia domestici che selvatici (felini compresi), e le tse tse del gruppo morsitans prediligono la savana aperta, non sono legate a siti determinati, e preferiscono nutrirsi sugli animali che non sull’uomo, su cui si posano solo quando scarseggiano gli animali stessi.
Ne consegue che le persone più esposte sono cacciatori, raccoglitori di miele, pescatori, bracconieri, guardaparco e via dicendo.
La preferenza…alimentare, della glossina morsitans è uno dei motivi per cui un uomo a cavallo più difficilmente viene attaccato dalle tse tse (FOTO 16) in tali aree ed è bene che il cacciatore sappia che il viaggiare su un automezzo, che può attirare l’attenzione degli insetti, grazie alle dimensioni ed alla polvere sollevata, espone maggiormente che non il camminare.
Inoltre, nella forma Rhodesiense, i focolai sono meno circoscritti e precisi, anche se, raccogliere informazioni dai locali può avere una grande utilità.
LE DUE FORME DI SLEEPING SICKNESS
FORMA GAMBIENSE:
Ha un decorso cronico.
Primo stadio.
Dopo la puntura infettante, se la trasmissione del parassita ha avuto luogo, si avrà un periodo di incubazione di 2 o 3 settimane ( a volte di più), dopodichè si ha, generalmente, un esordio con febbre irregolare, che non risponde agli antimalarici, nel caso si sia sospettata una malaria, malessere generale che simula una qualsiasi malattia infettiva, mal di testa, dolori articolari e (importante segno, purtroppo aspecifico, ma che deve far sospettare questa eventualità) ingrossamento dei linfonodi, specie latero e retrocericali (segno di Winterbottom), ma spesso anche inguinali o in altre sedi.
Sovente segue un periodo di apparente guarigione o attenuazione dei disturbi, ma questo corrisponde solo al periodo ( che in questa forma può essere lungo mesi o anni) in cui i parassiti preparano lo sbarco in Normandia, cioè l’invasione del sistema nervoso centrale.
Secondo stadio o di polarizzazione cerebrale.
Si verifica dopo un intervallo che in media è da quattro mesi ad un anno e mezzo, ma che può protrarsi per diversi anni.
Le prime zone del cervello ad essere invase sono le meno protette, talamo e ghiandola pineale, cui segue una meningo encefalite cronica progressiva con sintomi caratteristici, come deterioramento delle facoltà mentali, mal di testa ribelli agli analgesici, cambiamenti dell’umore e della personalità, i movimenti volontari divengono difficili, la parola stentata, e compaiono i tremori, di tipo Parkinsoniano. A volte vi è il caratteristico “segno della chiave”, per cui il paziente non riesce a compiere il semplice movimento che simula questa azione.
Il termine di malattia del sonno è leggermente inesatto, nel senso che, è vero, vi è spesso sonnolenza e letargia diurna, con indifferenza a ciò che accade intorno, ma accompagnata da irrequietezza ed insonnia la notte, con veri episodi di mania, schizofrenia, agitazione o comportamenti violenti, sì che, alla fine, il rapporto tra le ore di sonno/veglia non è di molto modificato.
La maggior parte di tali sintomi rimangono tuttavia a lungo reversibili, se si instaura la corretta terapia e se tale terapia si mostra efficace ( purtroppo nel secondo stadio sono in aumento le forme resistenti al farmaco, e questo dimostra che il danno è prevalentemente di tipo infiammatorio e non distruttivo. Nei casi non trattati la morte è inevitabile, il paziente entra in coma e muore spesso per infezioni intercorrenti, specie polmonari.
FORMA RHODESIENSE:
Ha un decorso acuto ed il secondo stadio, con interessamento del sistema nervoso, compare in poche settimane, anzi, a volte si ha decesso senza evidenti segni neurologici, per complicanze cardiache più precoci dei sintomi neurologici stessi.
Primo stadio:
L’incubazione è di solito di 5-15 giorni e sovente il primo segno è una lesione cutanea, il Tripanoma, che può (se presente) mettere sull’avviso, ma che un non addetto ai lavori può scambiare per altra lesione ( ad es. da zecca). Si tratta di una tumefazione dolorosa, ben delimitata, dura, spesso rilevata e di colore rosso, da1 a 5 cm. di diametro, che scompare in 2 o 3 settimane( far esaminare sempre qualsiasi lesione cutanea, dopo un viaggio ai tropici). Spesso è accompagnata da reazione dei linfonodi locali , ad esempio inguinali se la lesione è ad una gamba.
Dopo qualche ora o pochi giorni compare la febbre, o , se non vi è stata lesione cutanea, dopo circa 1-3 settimane dopo la puntura infettante.
Il segno di Winterbottom(linfonodi cervicali ingrossati) è invece più raro che nella forma Gambiense, ma vi sono spesso linfonodi sottomandibolari, ascellari o inguinali.
Secondo stadio:
Compare rapidamente e la morte, se la malattia non viene curata, si verifica in pochi mesi.
I tipici sintomi cerebrali possono mancare, a parte i tremori (non perché il sistema nervoso non venga aggredito, ma perché spesso preceduti da altri gravi danni).
In questa forma, infatti, vi è spesso una Pancardite (compromissione di tutto il cuore), a volte grave danno renale, degenerazione del midollo osseo con mancata o alterata produzione delle cellule del sangue e disturbi della coagulazione che possono condurre d emorragie.
DIAGNOSI
E’ bene quindi raccomandare subito che il cacciatore o turista che si rechi in zone infestate, sia conscio dell’importanza di riferire correttamente un eventuale rischio di esposizione una volta rientrato in patria.
Questo per il fatto che la cura, nel primo stadio di entrambe le forme, è più efficace e meno pericolosa e quindi una diagnosi precoce è fondamentale.
Mentre la forma Gambiense viene diagnosticata con un test chiamato CATT, nella forma Rhodesiense, il test è poco valido, tuttavia, in quest’ultima, la presenza dei parassiti nel sangue è molto più massiccia e facilmente evidenziabile.
TERAPIA
La terapia del primo stadio di entrambe le forme è basata su farmaci che hanno una certa tossicità e rischio, tuttavia, i risultati sono più costanti che non nel secondo stadio.
Nella forma Gambiense si usa principalmente la Pentamidina intramuscolo che , in questa forma, ha un’efficacia di circa il 93%-98% e che non è diminuita dal 1940, anno di introduzione del farmaco.
Generalmente è ben tollerata, anche se può causare ipotensione, e nel suo uso in Africa, si è avuto un tasso di decessi a seguito della terapia del 1%, tasso che forse, in paesi occidentali, sarebbe più basso.
Dal momento che , tuttavia, la Pentamidina dà risultati più incostanti nella terapia del primo stadio della forma Rhodesiense, è stata sostituita, qui, dalla Suramina, prodotta già nel 1920 ed attiva su entrambe le forme ( anche se nella forma Gambiense le si preferisce la pentamidina).
La Suramina viene somministrata endovena e può dare danni renali, solitamente reversibili ed alterazioni ematiche.
Terapia del secondo stadio, di polarizzazione cerebrale:
in entrambe le forme si usa principalmente il Melarsoprol, un derivato arsenicale, sviluppato negli anni ’40 e molto tossico, con frequenti ed a volte mortali effetti collaterali e con un aumento, purtroppo, di casi di resistenza.
La complicanza più grave è un’encefalite da farmaco, che si verifica in circa il 5%-10% dei casi trattati e con una mortalità cha varia dal 10% al 70%, il cui meccanismo non è chiaro, ma pare che un concomitante trattamento con cortisonici possa ridurre notevolmente l’incidenza di questa temibile complicanza.
Data poi la percentuale di insuccessi terapeutici, si stanno studiando associazioni con altri farmaci, ma nessuno pare per ora del tutto soddisfacente.
IL VETTORE
Come riconoscere una tse tse?
La tse tse assomiglia ad un tafano, di forma allungata, lungo da 5 a 15 mm., di colore grigio o a volte marrone. La robusta proboscide sporge ben in avanti, oltre la testa, ben evidente, e questa, insieme alle ali, tenute ripiegate e sovrapposte sul dorso quando è posata, come lame di forbici, è una delle principali caratteristiche per riconoscerla e distinguerla da altri tafani.
La riproduzione è insolita per una mosca: si tratta di insetto ovoviviparo, che porta avanti una sorta di “gravidanza” di una sola larva, nutrita nel corpo della madre da una secrezione , diciamo,uterina, detta anche “latte”, finchè la larva, ormai matura, viene “ partorita” sul terreno ed “infilata” nella terra, o nella vegetazione, in luogo idoneo, ombreggiato, a una profondità di pochi millimetri.
La lava si interra e lascia sporgere una specie di sifone posteriore, con cui respira, fino a quando si trasformerà in insetto. La mosca che emergerà viene detta “teneral”, in quanto ancora non avrà indurito i suoi tessuti esterni, ma poi si trasformerà via via in “non-teneral fly”, mano a mano che il suo corpo si indurirà, fino ad una consistenza di armatura.
Entrambi i sessi, a differenza delle zanzare, hanno bisogno di pasti a base di sangue, in mancanza del quale muoiono nell’arco di un paio di settimane, quindi questi insetti non usano il sangue in funzione della riproduzione come le femmine di zanzara.
Tutte le varietà sono diurne e vengono attratte da movimenti anche lontani, specie di grosse masse (automezzi, cavalli, bovini ecc) e si affrettano ad investigare. Quando invece non sono a caccia di cibo, restano posate sulla vegetazione, presso l’acqua o comunque all’ombra, soprattutto quelle del gruppo “palpalis”, mentre quelle del gruppo “morsitans” sono spesso associate ad aperta savana, anche asciutta, dove si nutrono prevalentemente su animali.
Quindi, mentre la “palpalis” preferisce la “preda umana” e più frequentemente trasmette la malattia all’uomo, la “morsitans” , portatrice di ceppi di tripanosoma non tutti patogeni per l’uomo, punge quest’ultimo solo quando a corto di altre prede e la trasmissione della malattia è più rara. Purtuttavia vi posso assicurare che in certe zone dove è presente la “ morsitans”, sarà che gli animali le sono venuti a noia, sarà che io ero più gustoso, sono stato assaggiato in tutte le salse, specie nella Zambesi Valley.
E’ comunque probabile che il rischio di contrarre la forma Rhodesiense sia minore di quello rappresentato dalla Gambiense.
I Tripanosomi sono contenuti nelle ghiandole salivari dell’insetto, dopo una complessa migrazione nel corpo della mosca che richiede tre settimane, quindi solo mosche più vecchie di 21 giorni possono trasmettere la malattia. Inoltre, pare che la capacità della mosca di trasmettere il tripanosoma non sia mai elevatissima (dallo 0,1% al 1%) e si ritiene quindi che si tratti, in confronto ad esempio alle zanzare della malaria, di “cattivi vettori”.
LE TRAPPOLE PER TSE TSE
Una notevole efficacia nel ridurre il numero delle glossine in aree di focolaio hanno le cosiddette trappole per tse tse, uno degli strumenti che, soprattutto in passato, avevano contribuito al controllo della malattia.
Sfruttando il fatto che gli insetti sono attratti dal colore blu, vennero ideate semplici strutture, sul tipo della trappola di Laveissiere.
Uno dei tipi più efficaci è un telaio in filo di ferro o bacchette di legno, strutturato in forma di due coni o due piramidi unite per le basi (FOTO 17), su cui è tesa della stoffa. La cupola è coperta di stoffa bianca che fa passare la luce, mentre la parte inferiore è rivestita di stoffa blu e presenta un foro circolare che consente l’entrata delle mosche che, attratte dal colore zampettano sulla tela fino ad entrare. Una volta entrate nella trappola non trovano più l’uscita, anche perché vengono ingannate dalla luce che filtra attraverso il rivestimento bianco e tendono a salire. Inoltre, possibilmente, la tela è trattata con insetticida.
Un’altra trappola è in forma di parallelepipedo, ma anche un semplice panno blu, impregnato di insetticida e teso tra due paletti può funzionare. Sovente vedrete che a stoffa è tagliuzzata, ciò fa si che il panno non sia appetibile da eventuali ladri, in zone dove un semplice scampolo si stoffa è una ricchezza.
CONCLUSIONI E PREVENZIONE
Concludendo, quindi, qual è il rischio reale di contrarre tale pericolosa malattia e quali le possibilità di cavarsela, nel triste caso che?
Cerchiamo di essere pratici, senza terrorizzare nessuno.
L’incidenza, in turisti e cacciatori è molto bassa, sia per la frammentarietà della sua diffusione, sia per la (forse) non eccelsa capacità del vettore di trasmettere a tutti la malattia, tuttavia, ogni anno, qualche viaggiatore la contrae e sono convinto che negli anni futuri, a meno che venga trovato un farmaco efficace anche per la profilassi e soprattutto sicuro, i casi saranno destinati ad aumentare, anche per l’aumento del turismo in aree a rischio.
Attualmente molte risorse sono state dirottate, nei paesi colpiti, verso problemi giudicati di maggiore emergenza (malaria, AIDS ecc) , mentre guerre, guerriglie e catastrofi varie hanno sconvolto intere aree e provocato migrazioni potenzialmente dannose per il controllo della patologia.
Quali armi abbiamo allora a disposizione noi appassionati del Continente nero?
1) Prevenire: informatevi sempre presso i locali o tramite il PH sull’esistenza di focolai o casi nella zona dove vi recherete. Indossate abiti chiari e mai blu o neri (attirano la tse tse), tessuti resistenti (anche se difficilmente fermeranno la “ spada” di questi pestiferi insetti) e controllatevi sovente con i compagni di caccia. Se l’insetto si posa su di voi, per ucciderlo dovrete essere brutali, uno schiaffetto fa loro il solletico. Colpite forte e poi “rollate ripetutamente la p….finchè la sentite disintegrarsi …qui si che un po’ di sano sadismo serve davvero. Quando viaggiate su un automezzo, ad esempio sul cassone del fuoristrada, fate ancora più attenzione. Potete anche usare dei repellenti per insetti, ma da mia personale esperienza ho avuto l’impressione che li usino come bagnoschiuma.
Se vi capita di trovare, nel letto di un fiume od in qualsiasi altro posto, una struttura di tela e legno o fil di ferro a forma di cubo, di parallelepipedo oppure di due piramidi attaccate per la base, ricordate che si tratta di trappole per le tse tse ( trappole di Laveissiere) . Le mosche vengono attirate dalla tela, spesso tinta di blu, entrano attraverso il foro rotondo appositamente ritagliato, oppure si posano semplicemente sulla stoffa, trattata con insetticida, e muoiono ( a volte la metà inferiore è blu e quella superiore bianca, in modo che la luce che filtra attiri verso l’alto, lontano dal foro , che è in basso, l’insetto, che resterà imprigionato).
Qualche volta si tratta semplicemente di due paletti tra cui è tesa la stoffa, sempre impregnata di insetticida.
Il tessuto usato è sovente tagliuzzato per renderlo inappetibile ai furti, in aree doveun pezzo di stoffa rappresenta una ricchezza.
2) Dopo essere stati esposti. A differenza delle punture di zanzara, che a volte passano inosservate, generalmente queste le sentirete. Il più delle volte fanno un male cane e causano tumefazioni e a volte anche reazioni ai linfonodi, anche se non necessariamente siete stati infettati. Quindi, se durante un safari, siete stati “ succhiati”, al ritorno, senza drammatizzare, vi recherete in un reparto di malattie infettive e tropicali dove, eventualmente, vi sottoporrete agli accertamenti. Nel caso (improbabile) ve la siate presa, sarete curati nel primo stadio, con più ampie possibilità di successo e con meno rischi collaterali.
3) Come sempre, non rovinatevi la vacanza pensando al peggio. Ricordiamoci che i rischi esistono, possono essere limitati ad un livello accettabile e fanno parte di questa nostra passione, però correre rischi inutili è sintomo di stupidità. Quindi, se avete notizia di casi o di un focolaio nella zona o se vi imbattete in una trappola per tse tse, del tipo che vedete in fotografia, non vergognatevi a pretendere di alzare subito i tacchi. Diamine, l’Africa è grande, potete sempre cambiare posto.
TRIPANOSOMIASI AMERICANA O MALATTIA DI CHAGAS
Vorrei, per amore di completezza, dire due parole ancora su un’altra grave malattia causata da un altro Tripanosoma, diffuso in America Centrale e Meridionale e nel sud degli Stati Uniti.
Il cacciatore che si rechi in zone di endemia, come vedremo, potrà facilmente evitare di correre rischi, conoscendo l’esistenza di tale patologia ed alcune semplici regole.
La malattia di Chagas, dal nome dello scienziato Brasiliano che la scoprì nei primi anni del ‘900, è molto diffusa, ed è una tipica malattia della povertà, essendo favorita dalla permanenza in abitazioni di adobe ( fango secco o altri materiali che offrono all’insetto vettore crepe e anfratti come rifugio.)
Lungi da me l’idea di fare di questi articoli un trattato di parassitologia, e, nelle “ puntate” future, eviterò di mettere troppa carne al fuoco, ma vi sono, in giro per il mondo, patologie gravi ( e spesso evitabili) cui il cacciatore, proprio a causa della sua passione è particolarmente esposto.
La malattia di Chagas interessa potenzialmente 100.000.000 di persone e si calcola che circa 18.000.000 di persone siano infette, quindi non stiamo certo parlando di una malattia rara.
L’insetto che trasmette il parassita non è, questa volta, né una zanzara né una mosca, bensì una grossa cimice ematofaga, cioè che necessita di sangue, per sopravvivere, il Triatoma, un insetto della famiglia dei Reduvii.
A differenza del caso di malaria e malattia del sonno, Tripanosoma Cruzi, il protozoo responsabile del Chagas, il cui serbatoio è costitito sia dall’uomo che da molti animali, non viene inoculato con la saliva, ma eliminato con le feci, durante il pasto, e la penetrazione del parassita è facilitata dal grattamento causato dal prurito della puntura.
Anche se vi sono altre vie di inoculazione ( orale, con cibi contaminati dalle feci dell’insetto o mangiando carne cruda o poco cotta di animali portatori, tramite trasfusione, da madre a feto) la via principale rimane il contatto con l’insetto ematofago.
La cimice trova riparo nelle crepe e nei tetti delle povere capanne e si nutre su chi vi dorme. Non solo, un’altra via di infezione è la “pioggia” di feci polverizzate che piovono a volte da tetti infestati ed in questi casi la via di ingresso è spesso l’occhio.
SINTOMI
Una parte delle infezioni, non si sa perché, rimane silente per tutta la vita, ma un gran numero di pazienti sviluppa la malattia.
Dopo un’incubazione di 2 settimane in media, può (non sempre) comparire il Chagoma, una lesione cutanea simile al Tripanoma, con eventuale reazione dei linfonodi vicini. Se la via d’ingresso è l’occhio, si sviluppa una congiuntivite con edema(gonfiore ) delle palpebre.
La fase acuta è caratterizzata solitamente da febbre irregolare, malessere, dolori muscolari ed alle articolazioni e spesso già in questo stadio compaiono gravi problemi cardiaci, anzi, spesso , una miocardite fatale chiude la malattia in questa fase.
In altri casi , segue un periodo anche lungo senza sintomi apparenti, poi subentra la fase cronica, che danneggia il cuore causando una mortalità elevata ed in alcuni casi i tripanosomi, che si insediano nelle cellule muscolari, provocano anche un ingrossamento patologico ed una lassità di esofago e intestino (Megaesofago e Megacolon) con rigurgito, difficoltà ad inghiottire e blocco intestinale.
PREVENZIONE
Dal momento che il Chagas è strettamente legato a mancanza di igiene e condizioni di vita scadente, è piuttosto facile prevenirlo. Evitare di dormire in capanne o casupole con tetti in paglia, muri pieni di crepe e scarsa igiene, e, nel caso si sia obbligati, l’uso di una zanzariera, cui si sovrapporrà un telo o lenzuolo, che la renda, superiormente protetta dalla caduta di feci dal tetto, metterà al riparo dalle cimici . Ovviamente una tenda è la soluzione ideale.
Non mangiare carni crude o poco cotte e lavare con acqua pulita ed eventualmente trattata con appositi disinfettanti il cibo e le mani.
Avere con se un buon insetticida , a base di piretroidi sintetici, è comunque sempre un’ottima idea, in qualunque parte del mondo si vada. Trattare i muri e le crepe , aumenterà la sicurezza.







 Ingwe, la mia Africa
Ingwe, la mia Africa
